Was ist eine Ablation bei Vorhofflimmern?
Beim Vorhofflimmern gerät das Herz aus dem Takt: ein schnellerer Herzschlag, Herzrasen oder Schwindel sind typisch.
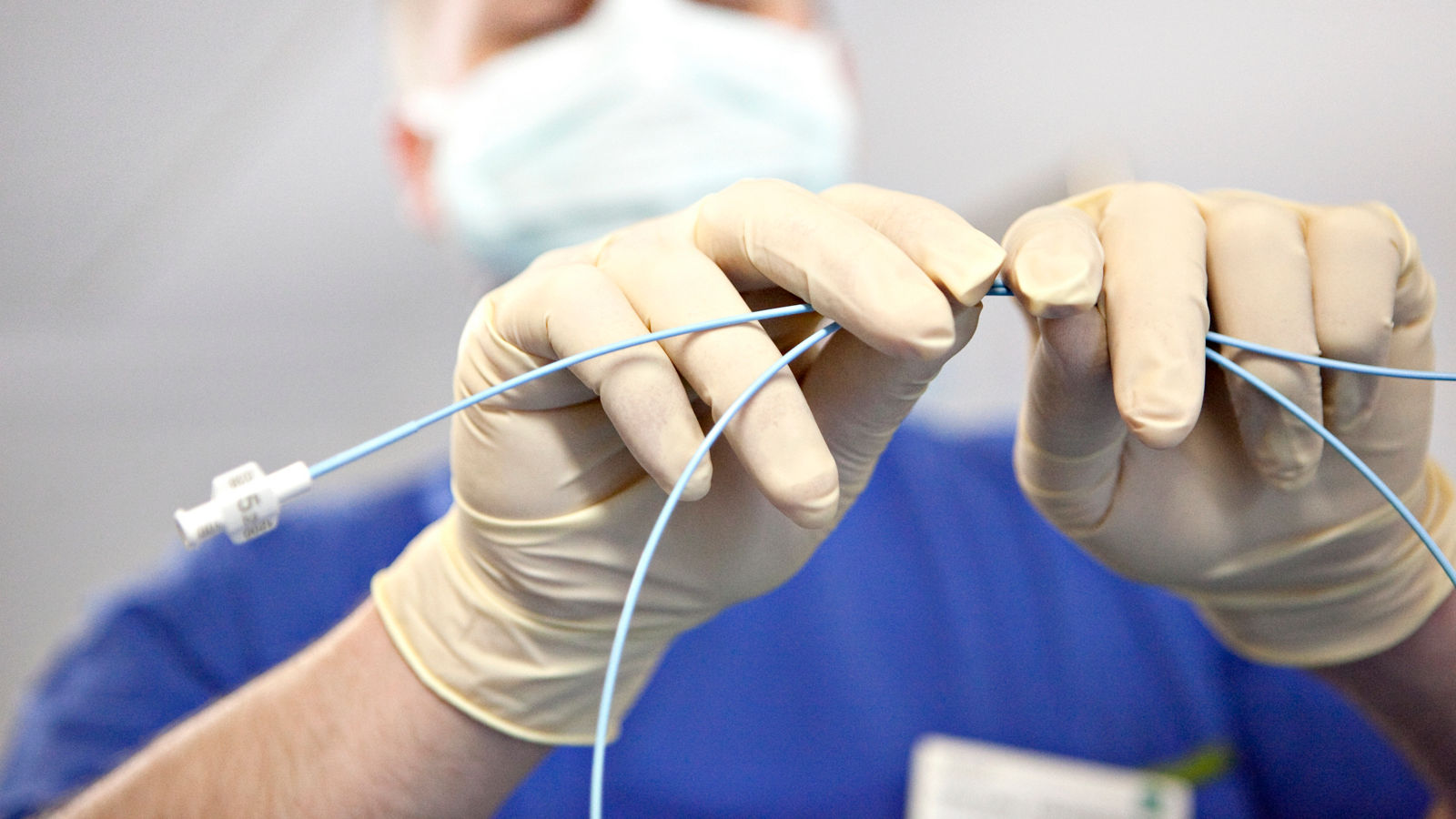
Die Ablation, auch Katheterverödung, ist ein Verfahren, bei dem spezielle Katheter (dünne, flexible Schläuche) über Blutgefäße in der Leiste in das Herz vorgeschoben werden. Ziel ist, die Bereiche innerhalb der Herzvorhöfe zu veröden, die für die Entstehung von Vorhofflimmern von Bedeutung sind.
Das Verfahren ist schonender als eine klassische Herzoperation, da kein offener Eingriff am Herz erforderlich ist. Bei der Ablation handelt es sich um einen minimal-invasiven Eingriff.
Für wen kommt eine Ablation infrage?
Eine Ablation kommt für Patientinnen und Patienten infrage, die unter Vorhofflimmern leiden und einen entsprechenden Behandlungswunsch haben. Wirken zudem die Medikamente gegen Vorhofflimmern nicht ausreichend oder werden nicht vertragen, kann dies eine Entscheidung für die Ablation weiter bestärken. Dies ist jedoch keine zwingende Voraussetzung für die Behandlung.
Auch für Betroffene, die sich eine langfristige medikamentöse Behandlung mit Rhythmus-Medikamenten nicht vorstellen können, stellt die Ablation eine Option dar.
Wichtig: Eine blutverdünnende Medikation ist jedoch in der Regel auch weiterhin notwendig.
Wie verläuft die Ablation bei Vorhofflimmern?
Erfahren Sie das Wichtigste zur Vorbereitung, dem Eingriff und der Nachsorge einer Katheterverödung.
Vorbereitung:
Der Aufenthalt in der Klinik beginnt in der Regel am Tag vor der Katheterablation. Ihre gewohnten Medikamente, einschließlich der Blutverdünner, sollten Sie bis dahin weiter einnehmen.
Meist wird als vorbereitende Diagnostik eine Magnetresonanztomographie (MRT) des Herzens durchgeführt. Am Tag des Eingriffs gilt:
- mindestens sechs Stunden vorher nichts mehr essen
- mindestens vier Stunden vorher nichts mehr trinken
Unmittelbar vor der Ablation wird Ihnen ein Zugang in eine Vene am Arm gelegt, über den Medikamente und Flüssigkeit während des Eingriffs verabreicht werden können.
Der Eingriff:
Im sogenannten elektrophysiologischen Labor (EPU-Labor) erhalten Sie Narkose-Medikamenten, sodass Sie während des Eingriffs schlafen. Standardmäßig werden zwei Zugänge in die große Oberschenkelvene in der rechten Leiste eingebracht, über die die Katheter durch die Venen bis zum rechten Herzvorhof geführt werden können.
Da Vorhofflimmern meist im linken Herzvorhof entsteht, muss die Vorhofscheidewand mit einer Nadel punktiert werden, um einen Katheter in den linken Vorhof einbringen zu können.
Ein für die Entstehung von Vorhofflimmern wichtiger Ort sind die Lungenveneneinmündungen im linken Herzvorhof, die auch das primäre Ziel der Ablationsbehandlung sind. Mit speziellen Kathetern wird der Übergang von Lungenvenen zu linkem Herzvorhof aufgesucht und durch unterschiedliche Techniken eine Zellschädigung der Herzmuskelzellen an diesem Übergangsbereich hervorgerufen. Unterstützt wird dies durch hochmoderne dreidimensionale Mapping-Systeme, die eine genaue Orientierung in den Herzkammern erlauben.
Durch die beschriebene Zellschädigung kommt es zur Bildung kleiner Narben, die eine Weiterleitung der ungeordneten Vorhofflimmer-Ströme aus den Lungenvenen auf das gesamte Herz verhindern sollen.
Der Eingriff dauert in der Regel ein bis zwei Stunden.
Welche Ablations-Verfahren gibt es?
Radiofrequenzablation: Über spezielle Katheter wird für sehr kurze Zeitintervalle Hochfrequenzstrom an den Herzmuskel abgegeben, der zu einer starken Erhitzung der oberflächlichen Gewebeschichten führt. Mit Hilfe des Katheters werden Punkt für Punkt Ablationslinien im Herzen erzeugt, die die Lungenvenenmündungen elektrisch isolieren.
Kryoballon-Ablation: Statt mit Hitze wird hier mit einer starken Abkühlung des Gewebes eine Zellschädigung und schließlich Narbenbildung hervorgerufen. Genutzt werden hierfür spezielle Ballon-Katheter.
Pulsed-Field-Ablation (PFA): Hierbei handelt es sich um eine moderne Technologie, die nicht Hitze oder Kälte arbeitet, sondern mit kurzen elektrischen Impulsen, die gezielt Herzmuskelzellen ausschaltet. Die bisherigen wissenschaftlichen Erfahrungen deuten darauf hin, dass die Komplikationsrate durch diese Ablationstechnik weiter gesenkt werden kann.
Was passiert nach dem Eingriff?
Nach der Behandlung werden Katheter und Zugänge entfernt und die Einstichstellen mit einer speziellen Naht verschlossen (sogenannte Z-Naht), die Druck auf die Punktionsstellen in der Leiste ausübt. Ein Druckverband ist meist nicht notwendig. Sie sollten eine Bettruhe von meist sechs Stunden einhalten, in der vor allem das rechte Bein nicht bewegt werden sollte.
In dieser Zeit erfolgt zudem eine intensive Überwachung (unter anderem Blutdruckmessungen, Elektrokardiogramm). Sollten keine anderen Therapien mehr geplant sein, können Sie meist am Folgetag der Ablation wieder nach Hause.
Die blutverdünnende Medikation wird bereits am Abend des Eingriffs wieder begonnen und muss nach der Ablation für mindestens drei Monate ununterbrochen beibehalten werden. Die Notwendigkeit zur langfristigen Weitereinnahme richtet sich nach Ihrem individuellen Risiko – unter anderem abhängig von Alter und Begleiterkrankungen.
Welche Komplikationen können auftreten?
Bei der Ablation handelt es sich um ein sicheres Verfahren mit einer niedrigen Komplikationsrate.
Als seltene leichte Komplikationen können auftreten:
- Blutergüsse
- Einblutungen
- Blutungen im Bereich der Punktionsstelle der Leiste
Ein geringes Komplikationsrisiko stellen
- Verletzungen an der Speiseröhre,
- eine Gefäßeinengung der Lungenvenen oder
- eine Verletzung des Nervs, der das Zwerchfell versorgt, dar.
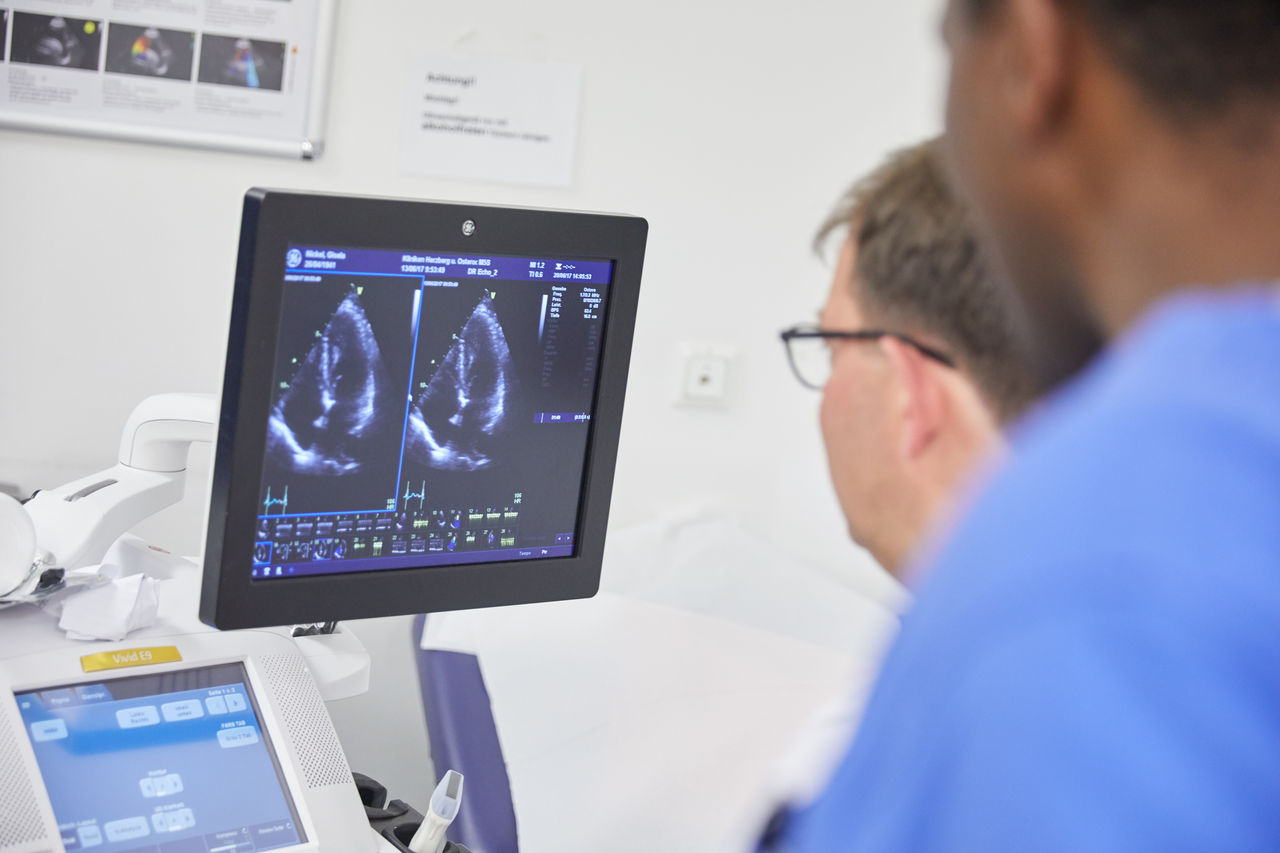
Zudem kann es zu Verletzung der Herzwand mit Blutübertritt in den Herzbeutel kommen – das Risiko liegt unter einem Prozent. Um diese Komplikation auszuschließen, erfolgt nach Ende des Eingriffs eine Herzultraschalluntersuchung.
Über alle Risiken werden Sie im ärztlichen Aufklärungsgespräch umfassend informiert.

Wissen zum Mitnehmen: Vorhofflimmer-Ablation
- Eine Ablation bei Vorhofflimmern ist ein minimal-invasiver Eingriff, der dazu dient, Vorhofflimmern dauerhaft zu stoppen oder deutlich zu verbessern.
- Sie ist für Menschen geeignet, bei denen Medikamente nicht ausreichend wirken oder die sich eine langfristige, medikamentenfreie Lösung wünschen.
- Es gibt verschiedenen Ablations-Techniken, darunter Radiofrequenz, Kryo- oder auch die Pulsed-Field-Ablation.
- Ob eine Ablation für Sie sinnvoll ist, besprechen Sie am besten mit Ihrer Kardiologin oder Ihrem Kardiologen.