Wissenswertes zum Knie
Das Kniegelenk ist das größte und komplexeste Gelenk des Körpers. In ihm treffen drei Knochen aufeinander: Der Oberschenkelknochen (Femur), das Schienbein (Tibia) und die Kniescheibe (Patella). Die weichen Puffer zwischen Oberschenkelknochen und Schienbein, die Menisken, dienen als Polster und ermöglichen die reibungslose Bewegung des Gelenks.
Ursachen für Kniearthrose
Die Gonarthrose ist die häufigste Ursache für Schäden im Kniegelenk. Die Verschleißerkrankung entsteht meist in einem höheren Lebensalter, weil der Gelenkknorpel aufgebraucht wird. In der Folge kann es am Knochen zu verschiedenen Veränderungen kommen. Verdickungen der Gelenkbinnenhaut, Zysten oder knöcherne Anbauten an den Gelenkrändern (Osteophyten) beeinträchtigen dann die Beweglichkeit der Gelenke und führen zu Gelenkschmerzen.
Wie erfolgt die Diagnose?
Sollte ein Verdacht auf Gonarthrose besteht, werden Röntgenaufnahmen sowie weitere bildgebende Verfahren als diagnostisches Mittel benutzt. Mögliche Diagnoseverfahren sind:
- Sonographie (Ultraschall),
- Szintigraphie (ein bilderzeugendes nuklearmedizinisches Verfahren),
- Magnetresonanztomographie (MRT)
Starkes Übergewicht, jahrelange sportliche Belastung, aber auch Bewegungsarmut verschleißen die Kniegelenke. Auch frühkindliche Vorerkrankungen (zum Beispiel X-Beine oder O-Beine) oder Knieverletzungen wie Bandverletzungen oder ein Meniskusschaden nach Sportunfällen mit Verdrehung des Kniegelenks, Knorpelverletzungen oder auch Knochenbrüche können zur Arthrose führen.
Weitere Risikofaktoren sind familiäre Veranlagung, Rheuma und vorangegangene Infektionen.
Selten können stoffwechselbedingte Durchblutungsstörungen im Innern des Knochens zur Zerstörung des Oberschenkelknochens führen und eine sogenannte Nekrose (Morbus Ahlbäck) verursachen.
Sogenannte sekundäre Gonarthrosen, sprich Kniearthrosen, die aufgrund einer anderen Erkrankung entstehen, gehen oft auf Gelenkentzündungen zurück, welche durch rheumatische oder andere Stoffwechselerkrankungen hervorgerufen werden.
Was sind die Symptome einer Kniearthrose?
Im Frühstadium der Kniearthrose machen sich leichte belastungsbedingte Knieschmerzen bemerkbar. Im späteren Verlauf der Krankheit treten die Schmerzen auch im Ruhezustand auf. Betroffene berichten vor allem in den Morgenstunden oder nach längerer Ruhe über steife, druckempfindliche und geschwollene Gelenke.
Je weiter die Erkrankung fortgeschritten ist, desto häufiger treten Schmerzen auf, auch nachts. Bei ausbleibender ärztlicher Behandlung kann es zu schmerzhaften Schwellungen, starken Bewegungseinschränkungen und Fehlstellungen kommen, die von Knack- und Reibegeräuschen begleitet werden.
Behandlung der Kniegelenksarthrose
Das Therapiespektrum reicht von konservativen Maßnahmen und der medikamentösen Behandlung bis hin zur operativen Behandlung wie der Korrektur von Fehlstellungen oder dem Ersetzen des zerstörten Gelenks durch ein künstliches Kniegelenk.
Konservative Behandlung
Zu Beginn wird in der Regel versucht, die Beschwerden mit einer medikamentösen oder konservativen Therapie zu behandeln. Innerhalb der medikamentösen Therapien können verschiedene Wirkstoffe zum Einsatz kommen. Da die Kniearthrose meist Menschen im höheren Lebensalter betrifft, empfiehlt die S2 Leitlinie den Einsatz von Medikamenten je nach Wirkstoff nur nach strenger Indikation.
Die konservative Behandlung bietet zudem verschiedene Therapieoptionen, von denen die S2 Leitlinie folgende empfiehlt:
- Bewegungstherapie beziehungsweise Trainingstherapie wie Kraft-, Ausdauer- und Beweglichkeitstraining
- Aquatische Bewegungstherapie
- eventuell Laufbandtraining
- kurzzeitiger Einsatz transkutaner elektrischer Nervenstimulation, kurz TENS (in Kombination mit anderen Therapien)
- eventuell Ergotherapie
- eventuell Akupunktur
Andere physikalische Therapien wie Kurzwellen, Mikrowellen, Stoßwellen, Ultraschall oder auch die Infrarottherapie haben sich laut S2 Leitlinie hingegen eher nicht zur Behandlung der Gonarthrose bewährt.
Operative Therapie: Künstliches Gelenk
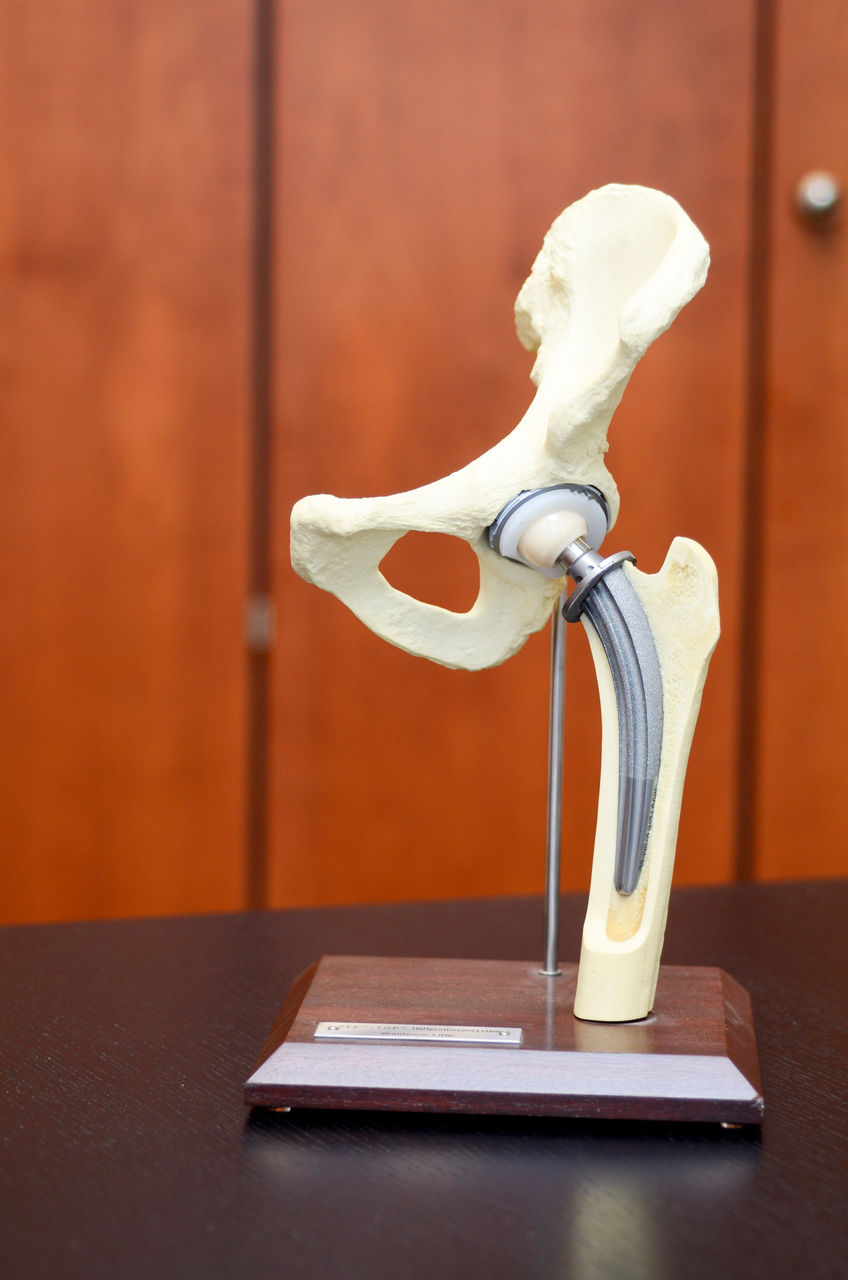
Bringen konservative Maßnahmen bei einer fortgeschrittenen Arthrose keine Linderung mehr und kommt auch eine Operation zur Korrektur der Beinachse nicht mehr infrage, dann ist der Ersatz des betroffenen Gelenks durch eine Knieteilprothese oder eine Knietotalendoprothese (Knie-TEP) die letzte Möglichkeit, den Gelenkverschleiß und die damit verbundenen auftretenden starken Schmerzen zu beheben. Im Vorfeld einer Operation besprechen wir ausführlich Ihre Krankengeschichte. Daraufhin entscheiden wir gemeinsam mit Ihnen den besten Behandlungsweg.
Ablauf der Knie-Operation
Mit einem Hautschnitt wird das Kniegelenk von vorne in Längsrichtung eröffnet. Der Oberschenkelknochen und der Schienbeinkopf werden so geformt, dass die Prothesenkomponenten belastungsstabil und drehsicher verankert werden können. Am Oberschenkel und am Scheinbeinkopf werden die ursprüngliche Knorpelflächen durch eine Metallkomponente, ähnlich wie eine Kronung, ersetzt.
Die Metallbasisplatte wird auf dem Schienbeinkopf verankert, die dann den Plastikmeniskus aufnimmt. Beide Komponenten (Oberschenkel- und Schienbeinkomponente) bilden zusammen die neuen Gelenkflächen. Dieser Gelenkflächenersatz wird mit Knochenzement auf den Knochen aufgeklebt. Diese sichere Befestigung unterstützt das es bei einem eventuell notwendigen Zweiteingriff keine größeren Knochenverluste gibt.
Je nach Ausmaß der Knorpelzerstörung kann ein einfacher oder ein kompletter Gelenkflächenersatz implantiert werden. Sind wesentliche, die Stabilität des Gelenkes sicherstellende Bänder zerstört, werden auch verschieden stark gekoppelte Prothesenvarianten eingesetzt, die mehr oder weniger diese Bandfunktionen ersetzen. Bei einem weit fortgeschrittenen Verschleiß der Kniescheibenrückfläche kann auch hier ein Rückflächenersatz erfolgen.
Nach der Knie-Operation
Nach der Operation sorgen unsere erfahrenen Teams dafür, dass Sie möglichst schmerzarmsind. So werden Sie bereits am selben Tag beziehungsweise am Tag nach der Operation aus dem Bett heraus mobilisiert. Unser Pflegepersonal sowie das Team der Physiotherapie führen Sie frühzeitig wieder an ein schmerzfreies Laufen heran. Der stationäre Aufenthalt beträgt in der Regel vier bis sechs Tage. Anschließend leiten wir in eine, dreiwöchige Rehabilitationsbehandlung, die ambulant oder stationäre erfolgen kann, über. Danach stellen Sie sich noch einmal in der Sprechstunde vor.