Ursachen
Die Ursachen für eine Inkontinenz sind vielfältig: Während ständiger Harndrang bei Männern meistens Symptom eines gutartigen Prostatasyndroms (BPS) ist, führen bei Frauen oft mehrere Geburten zu Veränderungen des Beckenbodens. Aber auch erbliche Anlagen, Operationen, Nebenwirkungen von Medikamenten und Bestrahlungen bis hin zu neurologischen Störungen können einer Inkontinenz zu Grunde liegen.
Drei Schweregrade bei Belastungsinkontinenz
Basierend auf Art, Ausmaß und Entstehung der Harninkontinenz werden unterschiedliche Klassifikationssysteme verwendet. Die grundlegende Differenzierung erfolgt nach den Krankheitszeichen.
Das Hauptmerkmal der Belastungsinkontinenz ist der Verlust von Urin bei körperlicher Belastung. Je nach Ausmaß des Urinverlustes kann die Belastungsinkontinenz in drei Schweregrade unterteilt werden:
- Grad 1: Urinverlust beim Husten, Niesen, Pressen, Heben, Tragen schwerer Gegenstände
- Grad 2: Urinverlust beim Gehen oder Aufstehen
- Grad 3: Urinverlust bereits im Liegen
Diagnose und Formen der Inkontinenz
Dranginkontinenz: ständiger Harndrang und eine dem Drang unmittelbar folgende nicht unterdrückbare Blasenkontraktion mit Urinverlust
Belastungsinkontinenz: Urinverlust bei körperlicher Aktivität wie Niesen, Lachen, Heben
Mischinkontinenz: Merkmale von Belastungs- und Dranginkontinenz
Reflexinkontinenz: Urinverlust, ausgelöst durch eine nervale Fehlsteuerung von Harnblase und Schließmuskel. Ursache kann eine neurologische Erkrankung wie Querschnittlähmung oder Multiple Sklerose sein.
Harnretention (ehemals Überlaufinkontinenz): Folge einer Abflussstörung des Urins aus der chronisch überdehnten Harnblase. Jeder neue Tropfen Urin führt zum Überlaufen der Harnblase und damit zum unfreiwilligen Urinverlust.
Extraurethale Inkontinenz: Urinverlust aufgrund von Fisteln oder Fehlbildungen
Diagnose
Zur Ermittlung der Ursache wird neben einer gründlichen Allgemeinuntersuchung eine spezielle urologische und/oder gynäkologische Untersuchung durchgeführt. Folgende Verfahren stehen außerdem zur Verfügung:
- Blasen-Druck-Messung (Urodynamik) und Untersuchung der Harnröhre
- Ultraschall des Beckenbodens
- Röntgendiagnostik
- Spiegelung der Harnblase und –röhre (Urethro-Zystoskopie)
- MRT-Untersuchung des Beckens
Behandlung
Je nach Geschlecht und Ausprägung der Inkontinenz stehen verschiedene Behandlungsmöglichkeiten zur Verfügung. Bei einer Blasenschwäche mit Grad 1 können konservative Methoden Linderungen bringen. Darüber hinaus kommen operative Verfahren in Frage.
Konservative Methoden
- regelmäßiges, von Physiotherapeut:innen angeleitetes Beckenbodentraining (bei Bedarf mit Unterstützung durch gezielte Elektrostimulation lässt sich die Kontrolle über die Blase bei Belastungsinkontinenz zurückgewinnen)
- Biofeedback (verstärkte Wahrnehmung und Training der Muskeln des Beckenbodens)
- Einsatz von Pessaren (als Alternative zu Inkontinenzeinlagen)
- Medikamentöse Therapie
- Topische Therapie (Salben oder Tropfen lokal verabreicht)
- Verhaltenstherapie (Trinkberatung, Miktions- beziehungsweise Trinkprotokolle)
Inkontinenzoperationen und minimalinvasive Verfahren bei Frauen
- Einsatz eines Bands (Trans Vaginal Tape TVT)
- Schlingenoperation (TVT / TOT / Burch-Methode) bei Belastungsinkontinenz
- Kolloid-Unterspritzung
- Kolposakropexie, auch minimalinvasiv (Einsatz eines Netzes zur Stabilisierung)
Inkontinenzoperationen und minimalinvasive Verfahren bei Männern
- Einsatz eines Bands (Advance-Band)
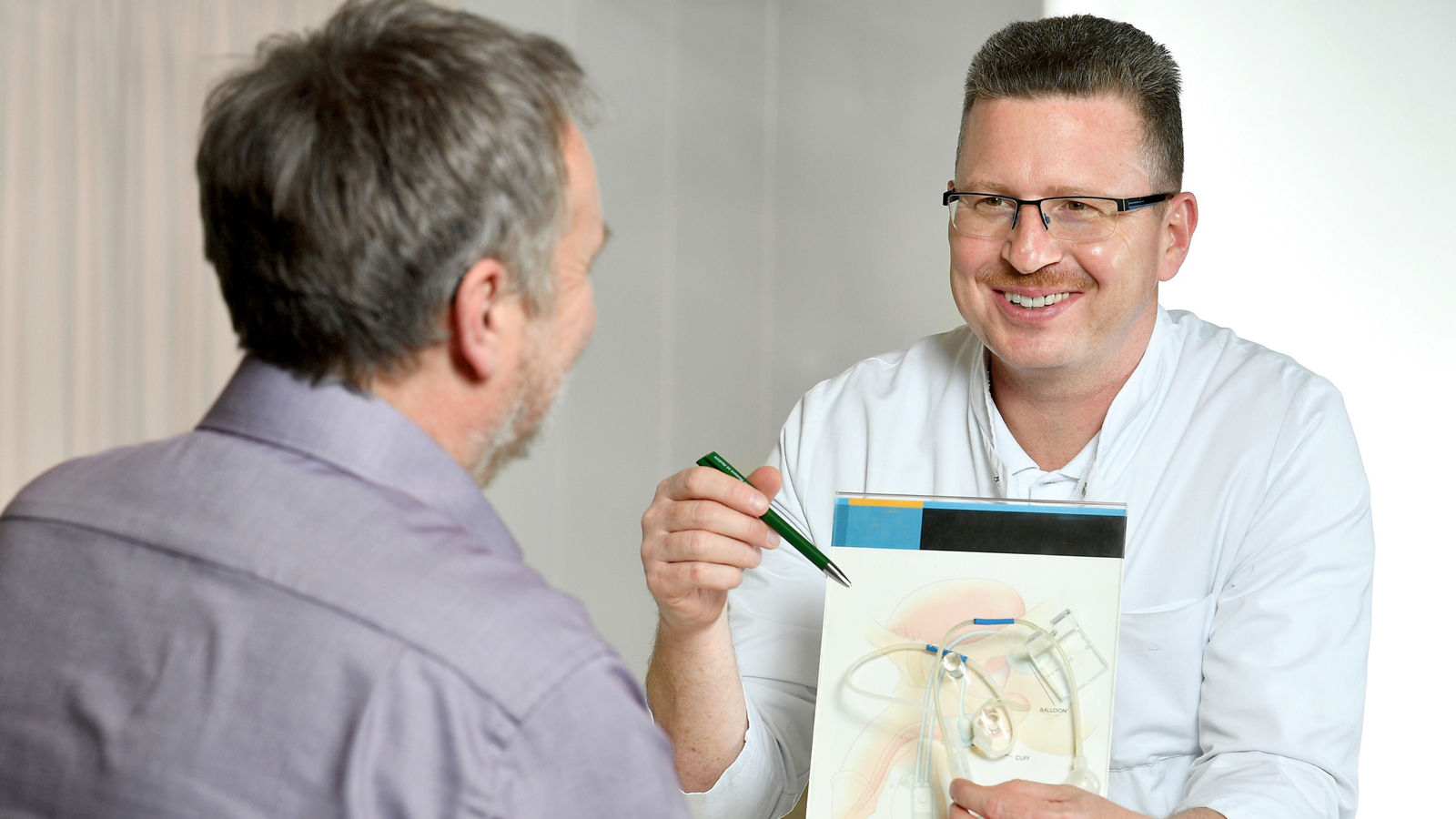
- Schließmuskelersatz bei schwerer Inkontinenz (artifizieller Sphinkter)
Verfahren bei Störung der Nervensteuerung (neurogene Störungen)
- Botulinum-A-Toxin-Injektion
- Nervenstimulation (sakrale Neuromodulation, Blasenschrittmacher)
Wiederherstellende (rekonstruktive) Beckenbodenchirurgie
- bei Fisteln
- bei Beckenbodenschwäche
- bei Schließmuskelschwäche