Pro Jahr erkranken etwa 300.000 bis 400.000 Menschen – damit zählt die Gürtelrose zu den häufigen Erkrankungen in Deutschland. In der Behandlungsstatistik der Helios Kliniken lässt sich ein deutschlandweiter Trend erkennen: Von 2013 bis 2019 stieg die Anzahl der stationär behandlungsbedürftigen Zoster-Erkrankungen um 25 Prozent. Nach einem kurzen Rückgang der Behandlungszahlen durch die Pandemie, führt sich der Trend nun fort und die Gürtelrose-Diagnosen nehmen wieder zu. Für Mediziner ein Grund zur Sorge.
„Herpes Zoster (Gürtelrose) wird durch das Herpesvirus Typ 3, das sogenannte Varizella-Zoster-Virus (VZV), ausgelöst“, erklärt Prof. Dr. Alexander Kreuter, Chefarzt der Duisburger und Oberhausener Hautkliniken. VZV verursacht zwei Erkrankungen: als Primärinfektion die Kinderkrankheit Windpocken (Varizellen) und als endogene VZV-Reaktivierung die Gürtelrose.“
Je schneller die Behandlung, umso besser der Verlauf.
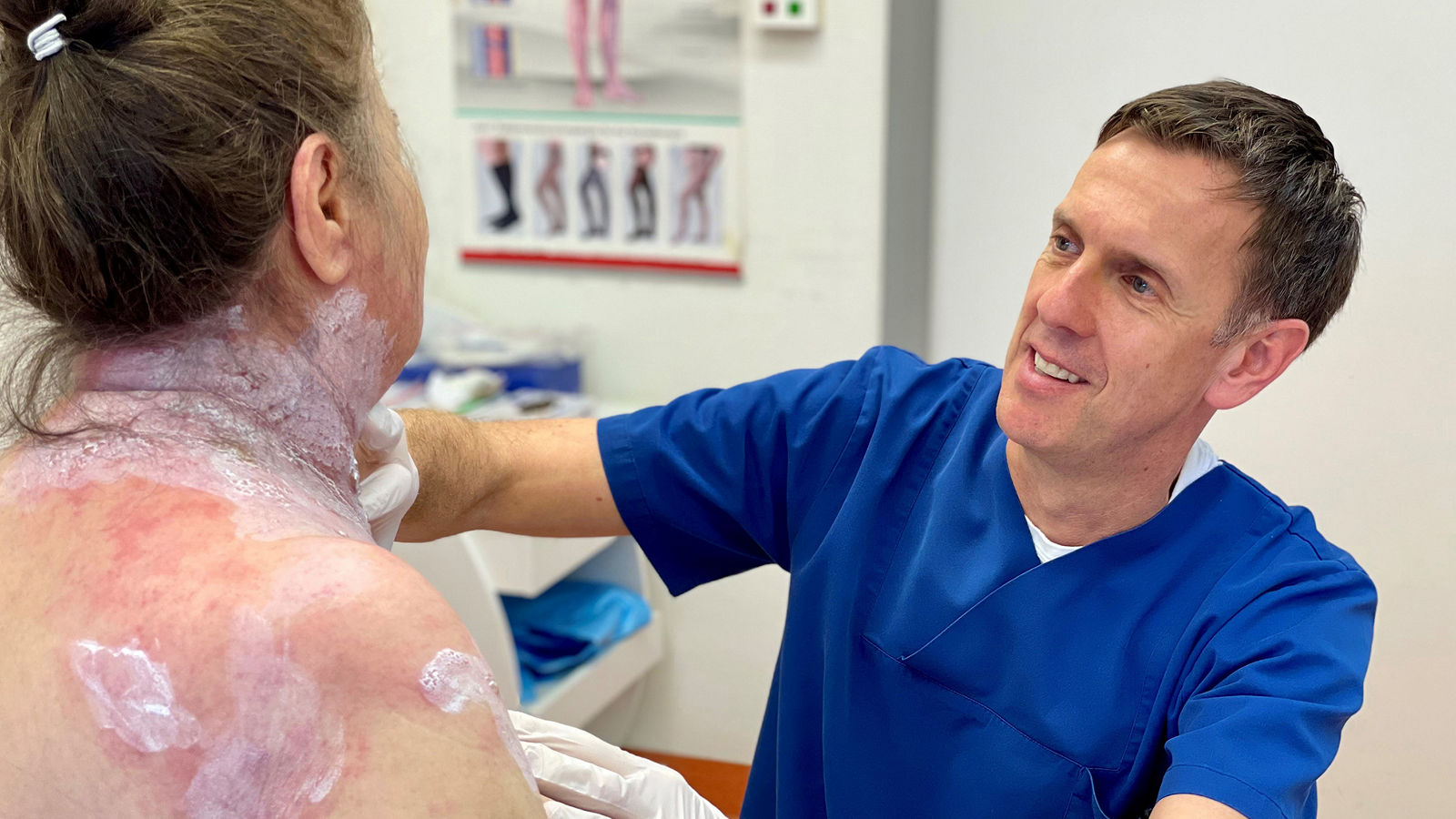
„Die klassische Gürtelrose erkennt man an den plötzlich auftretenden Bläschen auf gerötetem Grund entlang eines Dermatoms – also Hautareal, das von sensiblen Nerven versorgt wird“, erklärt der Leiter der Fachgruppe Dermatologie im Helios-Konzern. „Eine Gürtelrose kann sich auch durch vorgeschaltete Missempfindungen bemerkbar machen.“ Betroffene spüren an einer Hautpartie zuerst ein Jucken, Brennen oder sogar Schmerzen und danach entstehen die Bläschen. „Am häufigsten kommt der Zoster im Bereich des Oberkörpers (mittleres Thorakalsegment) sowie im Bereich der Stirn vor. Ersteres gab der Erkrankung im Volksmund seinen Namen – eine Krankheit im Gürtelbereich“, weiß Prof. Kreuter.
Für die Behandlung von Gürtelrose stehen verschiedene oral verabreichte, antivirale Therapien zur Verfügung. Zudem ist eine Schmerzttherapie sowie eine Behandlung der Hautveränderungen für ein gutes Behandlungsergebnis unabdingbar. Dabei gilt: „Je schneller die Gürtelrose behandelt wird, umso besser der Verlauf“, mahnt Prof. Kreuter zu frühem Handeln und erklärt: „Bei Erkrankung im Gesicht und bei immungeschwächten Menschen muss der Zoster intravenös und damit in der Regel im Krankenhaus behandelt werden. Denn unbehandelt kann eine Gürtelrose schwere Folgen haben.“ Das Spektrum reicht dabei von Bläschen auf der Haut und nur leichtem Schmerzempfinden an wenigen Tagen bis zu schweren Komplikationen. Die häufigste Komplikation ist eine Post-Zoster-Neuralgie mit anhaltenden Schmerzen über Monate, teils Jahre. Darüber hinaus kann bei bestimmten Zoster-Fällen das Auge (Zoster-Ophthalmicus), das Ohr (Zoster-Oticus) oder sogar das Gehirn (Zoster-Enzephalomyelitis) betroffen sein und daraus bleibende Nervenschädigungen resultieren.
Wirksame Gürtelrose-Impfung für Risikogruppen
Besonders auf Warnzeichen der Haut achten, sollten Ü-60-Jährige – denn ab dem 60. Lebensjahr steigt die Anzahl der Gürtelrose-Erkrankungen in der Allgemeinbevölkerung deutlich. „Das liegt an einem natürlichen Rückgang spezifischer, auf das VZV gerichteter T-Zellen im Körper“, erklärt der Dermatologe.
Für diese immungeschwächten Menschen ab dem 18. Lebensjahr sowie für alle Personen ab dem 60. Lebensjahr empfiehlt die STIKO eine Zoster-Impfung (Totimpfstopf/Shingrix). „Die Impfung ist insgesamt gut verträglich und die Immunogenität des Impfstoffs sehr hoch – das heißt, der Impfstoff wirkt über viele Jahre“, erklärt Prof. Kreuter. „Und auch, wenn man bereits eine Gürtelrose hatte, lohnt sich die Impfung.“ Ein multidisziplinäres, deutsches Expertengremium empfiehlt 3 bis 12 Monate nach überstandener Gürtelrose eine Impfung mit zwei Impfdosen. Wichtig ist, dass zum Zeitpunkt der Impfung die Erkrankung vollständig abgeheilt sein muss.









