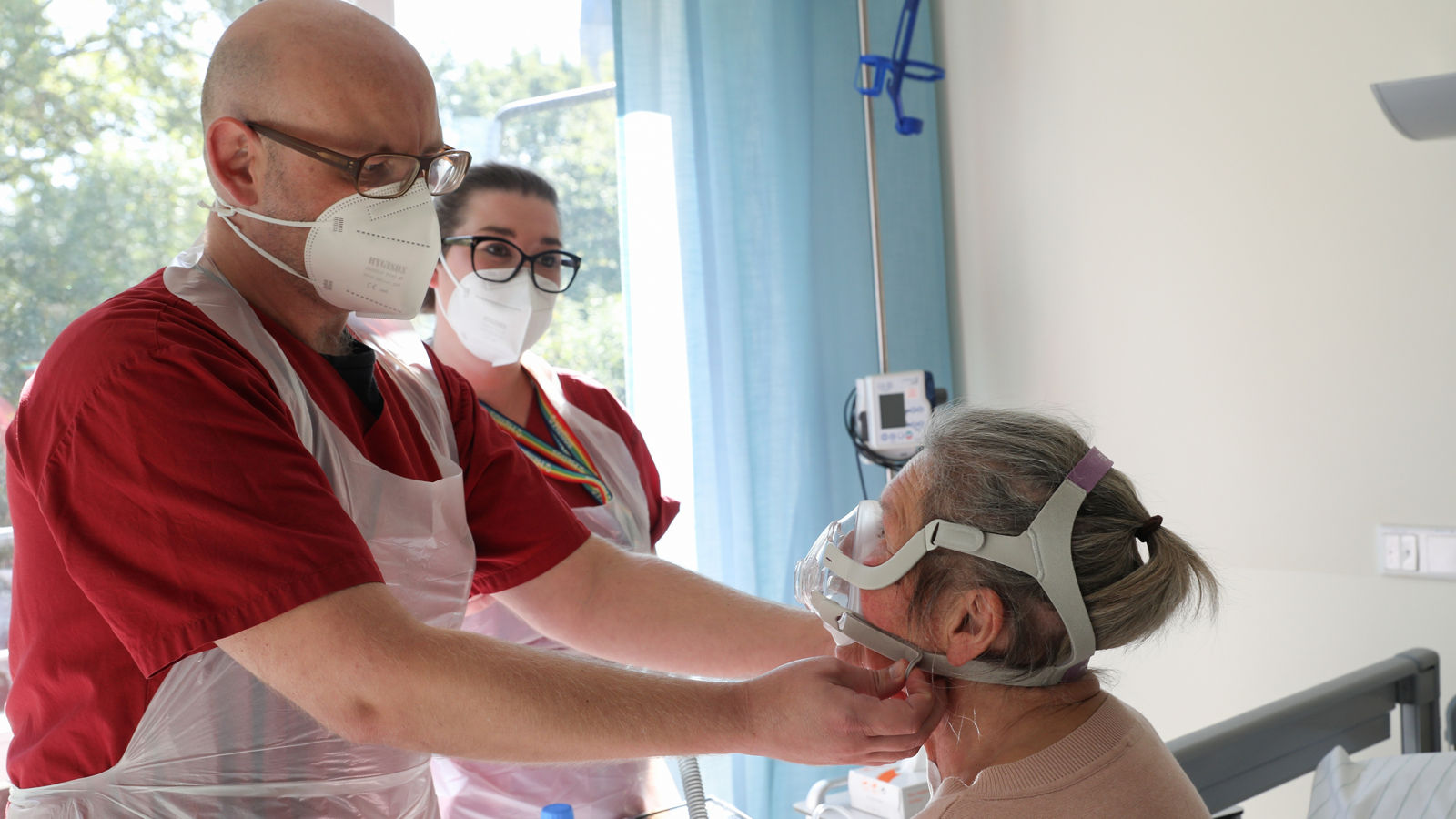
Woran haben Sie gearbeitet?
Die Beatmungstherapie ist heute zentraler Bestandteil der modernen Intensivmedizin und zugleich eine besondere therapeutische Herausforderung. Sie umfasst inzwischen ungefähr die Hälfte der für die Intensivmedizin verfügbaren Ressourcen und Kosten. Im Bundesdurchschnitt könnten rund 50 bis 60 Prozent der langzeit-invasiv-beatmeten Patienten erfolgreich entwöhnt werden. Dennoch erreichen rund 30 bis 40 Prozent nur eine teilweise Entwöhnung von der Beatmung mit deutlicher Einschränkung der Lebensqualität. Diese Patientinnen und Patienten werden noch beatmungspflichtig in die außerklinische Versorgung, in so genannte Beatmungs-WGs, entlassen.
Um ihnen die Perspektive auf eine möglichst vollständige Entwöhnung von der künstlichen Beatmung zu erhalten, haben wir 2015 nach einem Versorgungsmodell gesucht, das eine verlängerte und intensivierte Therapie über den regulären Krankenhausaufenthalt hinaus ermöglicht. Am Anfang stand also das Ziel: Mehr schwerkranken Menschen die Last zu nehmen, lebenslang von einer künstlichen Beatmung abhängig zu bleiben. Um die respiratorische* Situation – also die Atmung – zu verbessern und im nächsten Schritt eine möglichst vollständige Entwöhnung von der künstlichen Beatmung und Trachealkanüle zu erzielen, brauchte es mehr Zeit und eine intensivere pflegerische und therapeutische Betreuung. Das war die Geburtsstunde von „Lebensluft“. Auf der „Station Lebensluft“, aufgebaut als Wohngemeinschaft, können bis zu 20 Patientinnen und Patienten gleichzeitig unter intensiver Physio-, Ergo-, und Atmungstherapie sowie ärztlicher Betreuung individuell gefördert – und so schrittweise von der Beatmung entwöhnt werden. Sechs Monate Aufenthalt sind möglich, im Durchschnitt sind jedoch nur rund drei Monate nötig. Danach ist zumeist eine Entlassung der Patientinnen und Patienten (ggf. nach der Vermittlung eines Pflegedienstes) nach Hause möglich.
*niedrige Sauerstoffsättigung des Blutes
Was ist das Ergebnis Ihres innovativen Versorgungskonzeptes?
Im Durchschnitt benötigen wir zwölf Wochen und erreichen für 60 Prozent unserer Patientinnen und Patienten eine vollständige Entwöhnung vom Beatmungsgerät. Aufgenommen wurden Betroffene von Intensivstationen, Weaning*-Stationen und Beatmungs-WGs. Zum Teil können die Erkrankten wieder zurück in ihr häusliches Umfeld entlassen werden. Auch die Pflegestufe sinkt durch Verbesserung der Autonomie und Mobilität, was nicht nur erheblich zur Steigerung der Lebensqualität beiträgt, sondern auch die Kosten dramatisch reduziert. Von 2016 bis 2024 konnten insgesamt 285 Patientinnen und Patienten dekanüliert von der „Station Lebensluft“ entlassen werden – dies entspricht 56 Prozent. Sie alle benötigten keine weitere künstliche Beatmung und Trachealkanüle mehr. Der Weg dorthin ist vergleichbar mit einem Konditionstraining im Leistungssport über durchschnittlich acht bis zehn Wochen.
Das in dieser Form im deutschen Gesundheitswesen einzigartige Modellprojekt ist 2016 gemeinsam mit der AOK Rheinland/Hamburg gestartet und wird jetzt als Selektivvertrag fortgesetzt.
*Weaning: Entwöhnung einer beatmeten Patientin bzw. eines beatmeten Patienten vom Beatmungsgerät
Was war die größte Herausforderung bei Ihrem Modelprojekt?
Da die Behandlung auf der „Station Lebensluft“ sowohl die Merkmale einer stationären Behandlung als auch einer ambulanten Versorgung trägt, bestand eine große Herausforderung darin, dieses Projekt im Kontext unseres dualen Gesundheitssystems zu etablieren. Durch die initiale Partnerschaft mit der AOK Rheinland/Hamburg konnte letztendlich eine Umsetzung in Form eines Modellprojektes erfolgen, das diese vermeintlichen Gegensätze zu überwinden versucht. Auf diese Weise könnte dies vielleicht zukünftig ein Modell für eine dritte Form der Versorgung für Patientinnen und Patienten mit schweren chronischen Erkrankungen sein.
Für die Einrichtung der „Station Lebensluft“ mussten die örtlichen und organisatorischen Voraussetzungen hier am Standort geschaffen werden. Durch die umfangreiche fachliche Expertise im Bereich der Entwöhnung von Lungenerkrankten vom Respirator und der Trachealkanüle waren die personellen Voraussetzungen bereits geben. Auch die bereits geschulten Disziplinen der Atmungs-, Physio- und Ergotherapie haben sich direkt für die neue Station eingesetzt. Wir mussten also noch die materielle Ausstattung der „Station Lebensluft“ speziell auf die Entwöhnung vom Respirator und der Trachealkanüle ausrichten. Damit ist auf unserer entstandenen „Station Lebensluft“ nun eine vollständige medizinische Versorgung möglich, ebenso können die Ressourcen des Maximalversorgers auf kurzem Wege genutzt werden.
Wir haben mit unserem Ansatz immer das Ziel verfolgt, gemeinsam Lösungen zu finden, voranzugehen und über Nachahmer eine breite Wirkung zu entfalten.


